Thay đĩa đệm - cột sống thắt lưng
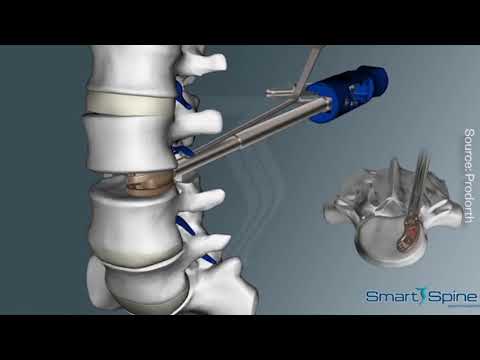
Thay đĩa đệm cột sống thắt lưng là phẫu thuật vùng lưng dưới (thắt lưng). Nó được thực hiện để điều trị hẹp ống sống hoặc các vấn đề về đĩa đệm và cho phép vận động bình thường của xương sống.
Hẹp ống sống xuất hiện khi:
- Không gian cho cột sống bị thu hẹp.
- Các lỗ mở cho các rễ thần kinh rời khỏi cột sống trở nên hẹp, gây áp lực lên dây thần kinh.
Trong quá trình thay thế toàn bộ đĩa đệm (TDR), phần bên trong của đĩa đệm cột sống bị tổn thương sẽ được thay thế bằng một đĩa đệm nhân tạo để khôi phục chuyển động bình thường của xương sống.
Thông thường, phẫu thuật chỉ được thực hiện cho một đĩa đệm, nhưng đôi khi, hai cấp độ cạnh nhau có thể được thay thế.
Ca phẫu thuật được thực hiện dưới gây mê toàn thân. Bạn sẽ ngủ và không cảm thấy đau.
Trong khi phẫu thuật:
- Bạn sẽ nằm ngửa trên bàn mổ.
- Cánh tay của bạn được đệm ở khu vực khuỷu tay và gập lại trước ngực.
- Bác sĩ phẫu thuật của bạn sẽ rạch (cắt) trên bụng của bạn. Thực hiện thao tác qua bụng cho phép bác sĩ phẫu thuật tiếp cận cột sống mà không làm ảnh hưởng đến các dây thần kinh cột sống.
- Các cơ quan ruột và mạch máu được di chuyển sang một bên để tiếp cận với xương sống.
- Bác sĩ phẫu thuật của bạn sẽ loại bỏ phần đĩa đệm bị hư hỏng và đặt đĩa đệm nhân tạo mới vào vị trí của nó.
- Tất cả các cơ quan được đưa trở lại vị trí cũ.
- Vết mổ được đóng lại bằng các mũi khâu.
Ca phẫu thuật mất khoảng 2 giờ để hoàn thành.
Đĩa đệm dạng đệm giúp cột sống luôn di động. Các dây thần kinh ở vùng dưới cột sống bị nén do:
- Hẹp đĩa đệm do chấn thương cũ
- Phình đĩa đệm (lồi lõm)
- Viêm khớp xảy ra ở cột sống của bạn
Phẫu thuật hẹp ống sống có thể được xem xét nếu bạn có các triệu chứng nghiêm trọng cản trở cuộc sống hàng ngày của bạn và không cải thiện bằng liệu pháp khác. Các triệu chứng thường gặp nhất bao gồm:
- Bạn có thể cảm thấy đau ở đùi, bắp chân, lưng dưới, vai, cánh tay hoặc bàn tay. Cơn đau thường sâu và đều đặn.
- Đau khi thực hiện một số hoạt động hoặc di chuyển cơ thể của bạn theo một cách nhất định.
- Tê, ngứa ran và yếu cơ.
- Khó khăn với việc giữ thăng bằng và đi bộ.
- Mất kiểm soát bàng quang hoặc ruột.
Nói chuyện với nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn về việc liệu phẫu thuật có phù hợp với bạn hay không. Không phải tất cả mọi người bị đau lưng dưới đều cần phẫu thuật. Hầu hết mọi người được điều trị đầu tiên bằng thuốc, vật lý trị liệu và tập thể dục để giảm đau lưng.
Trong quá trình phẫu thuật cột sống truyền thống để điều trị hẹp ống sống, bác sĩ phẫu thuật sẽ cần phải hợp nhất một số xương trong cột sống của bạn để giúp cột sống của bạn ổn định hơn. Do đó, các bộ phận khác của cột sống của bạn bên dưới và phía trên hợp nhất có thể có nhiều khả năng gặp vấn đề về đĩa đệm hơn trong tương lai.
Với phẫu thuật thay thế đĩa đệm, không cần hợp nhất. Kết quả là cột sống trên và dưới vị trí phẫu thuật vẫn bảo tồn được cử động. Động tác này có thể giúp ngăn ngừa các vấn đề về đĩa đệm.
Bạn có thể là một ứng cử viên cho phẫu thuật thay thế đĩa đệm nếu những điều sau là đúng:
- Bạn không phải là rất thừa cân.
- Chỉ một hoặc hai cấp độ cột sống của bạn có vấn đề này và các vùng khác thì không.
- Bạn không bị viêm khớp nhiều ở các khớp cột sống.
- Bạn đã không phẫu thuật cột sống trong quá khứ.
- Bạn không bị áp lực nặng lên các dây thần kinh của cột sống.
Rủi ro khi gây mê và phẫu thuật nói chung là:
- Phản ứng dị ứng với thuốc
- Các vấn đề về hô hấp
- Chảy máu, cục máu đông và nhiễm trùng
Rủi ro đối với TDR là:
- Tăng đau lưng
- Khó khăn khi di chuyển
- Tổn thương ruột
- Cục máu đông ở chân
- Hình thành xương bất thường trong cơ và gân xung quanh tủy sống
- Rối loạn chức năng tình dục (phổ biến hơn ở nam giới)
- Thiệt hại cho niệu quản và bàng quang
- Nhiễm trùng tại chỗ phẫu thuật
- Vỡ đĩa đệm nhân tạo
- Đĩa nhân tạo có thể di chuyển ra khỏi vị trí
- Nới lỏng mô cấy
- Tê liệt
Nhà cung cấp của bạn sẽ yêu cầu xét nghiệm hình ảnh như chụp MRI, chụp CT hoặc chụp X-quang để kiểm tra xem bạn có cần phẫu thuật hay không.
Nhà cung cấp của bạn sẽ muốn biết nếu bạn:
- Có thai
- Đang dùng bất kỳ loại thuốc, chất bổ sung hoặc thảo mộc nào
- Bị tiểu đường, tăng huyết áp hoặc có bất kỳ tình trạng bệnh lý nào khác
- Là một người hút thuốc
Nói với nhà cung cấp của bạn những loại thuốc bạn đang dùng. Điều này bao gồm các loại thuốc, thực phẩm chức năng hoặc thảo mộc bạn đã mua mà không cần đơn.
Trong những ngày trước khi phẫu thuật:
- Chuẩn bị nhà cho khi bạn xuất viện.
- Nếu bạn là người hút thuốc, bạn cần phải dừng lại. Những người có TDR và tiếp tục hút thuốc cũng có thể không lành. Yêu cầu bác sĩ của bạn giúp bỏ thuốc lá.
- Một tuần trước khi phẫu thuật, bác sĩ có thể yêu cầu bạn ngừng dùng các loại thuốc khiến máu khó đông hơn. Chúng bao gồm aspirin, ibuprofen (Advil, Motrin), naproxen (Aleve, Naprosyn).
- Nếu bạn bị tiểu đường, bệnh tim hoặc các vấn đề y tế khác, bác sĩ phẫu thuật của bạn sẽ yêu cầu bạn đến gặp bác sĩ thường xuyên.
- Nói chuyện với bác sĩ nếu bạn đã uống nhiều rượu.
- Hỏi bác sĩ những loại thuốc bạn vẫn nên dùng vào ngày phẫu thuật.
- Hãy cho bác sĩ của bạn biết ngay lập tức nếu bạn bị cảm lạnh, cúm, sốt, bùng phát mụn rộp hoặc các bệnh khác mà bạn có thể mắc phải.
- Bạn có thể muốn đến gặp bác sĩ vật lý trị liệu để học các bài tập cần làm trước khi phẫu thuật.
Vào ngày phẫu thuật:
- Làm theo hướng dẫn về việc không uống hoặc ăn bất cứ thứ gì trước khi làm thủ thuật. Điều này có thể là 6 đến 12 giờ trước khi phẫu thuật.
- Uống các loại thuốc mà bác sĩ chỉ định cho bạn uống với một ngụm nước nhỏ.
- Nhà cung cấp của bạn sẽ cho bạn biết khi nào đến bệnh viện. Hãy chắc chắn đến đúng giờ.
Bạn sẽ ở lại bệnh viện từ 2 đến 3 ngày sau khi phẫu thuật. Bác sĩ sẽ khuyến khích bạn đứng và bắt đầu đi lại ngay sau khi thuốc mê hết tác dụng. Bạn có thể phải đeo nẹp corset để hỗ trợ và vết thương nhanh lành hơn. Ban đầu, bạn sẽ được cung cấp chất lỏng trong suốt. Sau đó, bạn sẽ chuyển sang chế độ ăn lỏng và nửa đặc.
Nhà cung cấp của bạn sẽ yêu cầu bạn không:
- Thực hiện bất kỳ hoạt động nào kéo căng cột sống của bạn quá nhiều
- Tham gia các hoạt động liên quan đến chói tai, uốn cong và vặn người như lái xe và nâng vật nặng ít nhất 3 tháng sau khi phẫu thuật
Làm theo hướng dẫn cách chăm sóc lưng tại nhà.
Bạn có thể trở lại các hoạt động bình thường 3 tháng sau khi phẫu thuật.
Nguy cơ biến chứng thấp sau khi thay đĩa đệm thắt lưng. Phẫu thuật thường cải thiện chuyển động của xương sống tốt hơn so với các phẫu thuật khác (phẫu thuật cột sống). Đây là một thủ tục an toàn và giảm đau ngay sau khi phẫu thuật. Nguy cơ chấn thương cơ cột sống (cơ đốt sống) ít hơn so với các loại phẫu thuật cột sống khác.
Tạo hình đĩa đệm cột sống thắt lưng; Phẫu thuật tạo hình đĩa đệm lồng ngực; Thay thế đĩa đệm nhân tạo; Thay thế toàn bộ đĩa; TDR; Đĩa đệm khớp đốt sống; Thay thế đĩa đệm; Đĩa nhân tạo
 Đốt sống thắt lưng
Đốt sống thắt lưng Đĩa đệm
Đĩa đệm Hẹp ống sống
Hẹp ống sống
Duffy MF, Zigler JE. Tạo hình khớp đĩa đệm toàn phần thắt lưng. Trong: Baron EM, Vaccaro AR, eds. Kỹ thuật mổ: Phẫu thuật cột sống. Ấn bản thứ 3. Philadelphia, PA: Elsevier; 2018: chap 42.
Gardocki RJ, Công viên AL. Rối loạn thoái hóa cột sống ngực và thắt lưng. Trong: Azar FM, Beaty JH, eds. Campbell’s Operative Orthopedics. Ấn bản thứ 14. Philadelphia, PA: Elsevier; 2021: chap 39.
Johnson R, Guyer RD. Thoái hóa đĩa đệm thắt lưng: Hợp nhất giữa thân thắt lưng trước, thoái hóa và thay thế đĩa đệm. Trong: Garfin SR, Eismont FJ, Bell GR, Fischgrund JS, Bono CM, eds. Rothman-Simeone và Herkowitz’s The Spine. Ấn bản thứ 7. Philadelphia, PA: Elsevier; 2018: chap 49.
Lọ E, Santos de Moraes OJ. Tạo hình khớp thắt lưng. Trong: Winn HR, ed. Phẫu thuật thần kinh Youmans và Winn. Ấn bản thứ 7. Philadelphia, PA: Elsevier; 2017: chap 322.
Zigler J, Gornet MF, Ferko N, Cameron C, Schranck FW, Patel L. So sánh thay thế toàn bộ đĩa đệm thắt lưng với hợp nhất cột sống bằng phẫu thuật để điều trị bệnh thoái hóa đĩa đệm mức độ đơn: phân tích tổng hợp các kết quả 5 năm từ ngẫu nhiên thử nghiệm có kiểm soát. Global Spine J. 2018; 8 (4): 413-423. PMID: 29977727 pubmed.ncbi.nlm.nih.gov/29977727/.

